Spis treści
Co to jest łuszczyca?
Łuszczyca to przewlekła choroba skóry o podłożu autoimmunologicznym, która dotyka od 2 do 3% populacji na całym świecie. Objawia się w postaci charakterystycznych zmian skórnych, zwanych łuskami, które powstają wskutek przyspieszonego procesu wzrostu komórek naskórka. Co ważne, łuszczyca nie jest zaraźliwa.
Przebieg tej choroby cechują okresy zaostrzeń oraz remisji. Powodem jej wystąpienia jest nieprawidłowe funkcjonowanie układu odpornościowego, co skutkuje stanami zapalnymi. Dodatkowo, czynniki genetyczne mają kluczowe znaczenie w jej rozwoju.
Objawy łuszczycy mogą przybierać różnorodne formy. Zmiany skórne najczęściej pojawiają się na:
- łokciach,
- kolanach,
- w okolicy krzyża,
- lecz nie są ograniczone tylko do tych rejonów.
Warto również zwrócić uwagę, że choroba ta może prowadzić do rozwinięcia się psoriatycznego zapalenia stawów, która wpływa zarówno na skórę, jak i na stawy pacjenta. Dlatego zrozumienie mechanizmów łuszczycy jest niezbędne dla efektywnego leczenia i zarządzania jej objawami.
Jakie są objawy łuszczycy?
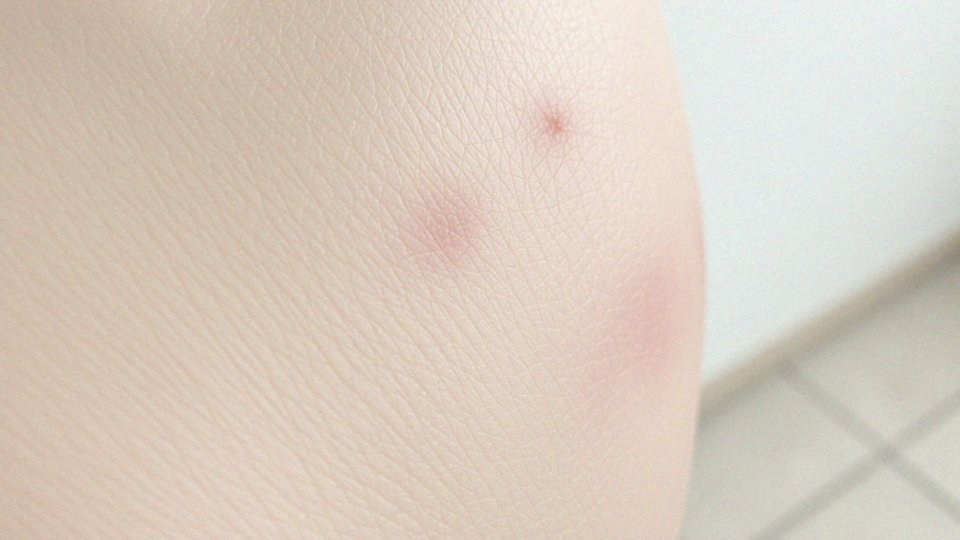
Objawy łuszczycy najczęściej przejawiają się w postaci zmian skórnych, które przybierają formę grudek, a następnie przekształcają się w charakterystyczne łuski. Zmiany te zazwyczaj występują na:
- łokciach,
- kolanach,
- dolnej części pleców,
- głowie.
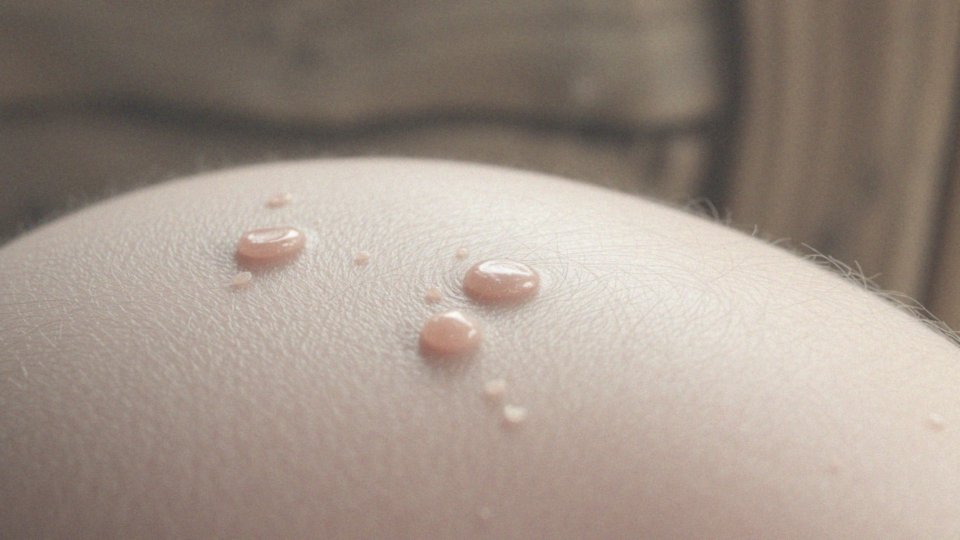
Pacjenci często skarżą się na świąd oraz ból w obszarach dotkniętych chorobą. Co więcej, zmiany mogą objąć również paznokcie, co określa się jako objawy naparstka. W łuszczycy plackowatej wyróżniają się wyraźnie zdefiniowane plamy, natomiast w łuszczycy krostkowej pacjenci zauważają wysypkę z małymi pęcherzykami wypełnionymi ropą. Interesujące jest to, że łuszczyca stawowa łączy zmiany skórne z zapaleniem stawów, co może znacząco wpływać na komfort życia. Inne formy, takie jak łuszczyca kropelkowa, mogą manifestować się zupełnie inaczej, często występując u dzieci i młodzieży w formie drobnych plamek.
Warto dodać, że objawy mogą się nasilać pod wpływem:
- stresu,
- urazów,
- niekorzystnych czynników środowiskowych.
Dlatego zrozumienie tych objawów jest niezwykle istotne dla efektywnego zarządzania chorobą oraz podejmowania odpowiednich działań w celu ich łagodzenia.
Jakie są przyczyny łuszczycy?
Łuszczyca to schorzenie o wieloaspektowych przyczynach, które obejmują szereg różnych czynników, w tym:
- uwarunkowania genetyczne,
- problemy z układem odpornościowym,
- elementy środowiskowe.
Kiedy w rodzinie ktoś chorował na łuszczycę, ryzyko zachorowania może być znacząco wyższe. Badania sugerują, że bliscy krewni mają większe szanse na rozwój tej choroby. Również czynniki immunologiczne odgrywają ważną rolę – niewłaściwa reakcja układu odpornościowego może prowadzić do zaostrzeń. Na przykład, zbyt aktywne limfocyty T mogą powodować stan zapalny i przyspieszyć namnażanie się komórek naskórka. Z kolei w sferze środowiskowej, wirusowe infekcje, takie jak te wywołane przez streptokoki, mogą nasilać objawy łuszczycy lub nawet prowadzić do jej pojawienia się. Nie można również ignorować wpływu otyłości oraz problemów metabolicznych, które mogą podnosić ryzyko wystąpienia tego schorzenia i komplikować jego przebieg. Emocjonalny stres również jest czynnikiem, który często przyczynia się do zaostrzeń. Wszystkie te elementy tworzą skomplikowany obraz przyczyn łuszczycy, co podkreśla konieczność indywidualnego podejścia do diagnostyki i leczenia tej choroby.
Jakie są typy łuszczycy?
Łuszczyca to schorzenie, które przybiera różne formy, a każda z nich ma swoje odrębne cechy. Najpowszechniejsza z nich to łuszczyca plackowata, która objawia się wyraźnymi, czerwonymi plamami pokrytymi srebrzystymi łuskami. Inny typ, łuszczyca krostkowa, wyróżnia się obecnością drobnych pęcherzyków wypełnionych ropą. Warto również zwrócić uwagę na łuszczycę stawową, która nie tylko wpływa na skórę, ale także może powodować ból i zapalenie stawów, co znacząco utrudnia codzienne funkcjonowanie.
Interesującym przypadkiem jest łuszczyca paznokci, której objawy obejmują wgłębienia oraz zmiany kolorystyczne, prowadząc do osłabienia paznokci. Ostatnim z omawianych rodzajów jest łuszczyca kropelkowa, często spotykana u dzieci i nastolatków; charakteryzuje się drobnymi plamkami, które mogą pojawiać się po przechorowaniu infekcji lub w wyniku stresu.
Każdy z tych rodzajów wymaga szczególnej uwagi i odpowiedniego leczenia, co podkreśla wagę precyzyjnej diagnozy.
Co to są zmiany skórne związane z łuszczycą?

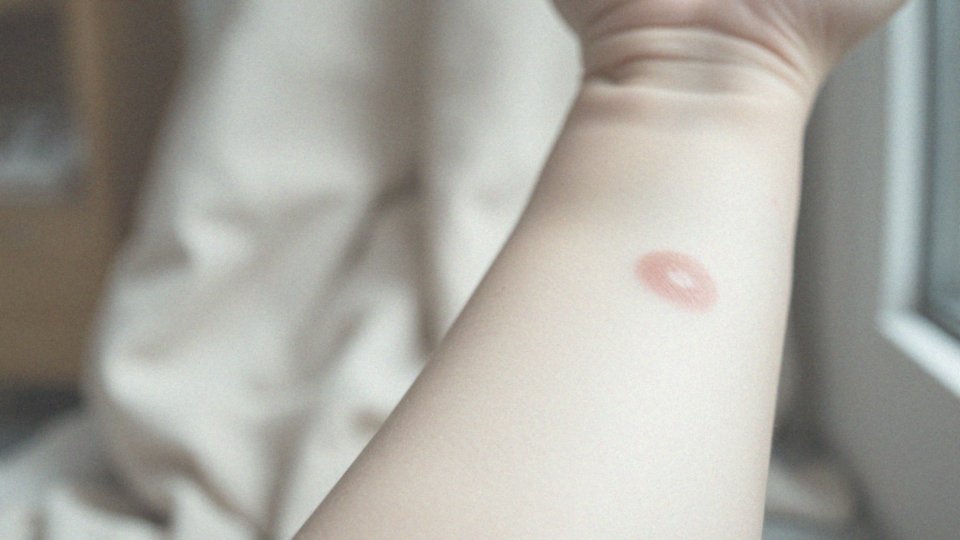
Zmiany skórne, które towarzyszą łuszczycy, przyjmują formę czerwono-brązowych grudek pokrytych charakterystycznymi łuskami. Mogą występować w różnych lokalizacjach, między innymi:
- na łokciach,
- na kolanach,
- na plecach,
- na głowie.
Te problemy często wywołują dyskomfort i są przyczyną uporczywego swędzenia. Jednym z kluczowych objawów łuszczycy jest tzw. objaw Auspitza, który objawia się krwawieniem po zdjęciu łusek. Dodatkowo, objaw Koebnera jest interesującym zjawiskiem, gdy nowe zmiany skórne pojawiają się w miejscach, które doznały urazu. W cięższych przypadkach choroba może doprowadzić do erytrodermii, obejmującej znaczną część ciała.
Zmiany skórne w łuszczycy to jednak nie tylko kwestie wizualne; mają one istotny wpływ na jakość życia chorych, mogąc prowadzić do emocjonalnych trudności, takich jak:
- depresja,
- niska samoocena.
Dlatego istotne jest, aby leczenie łuszczycy uwzględniało zarówno aspekty fizyczne, jak i psychiczne, oraz skutecznie zarządzało objawami.
Jakie czynniki mogą zaostrzać objawy łuszczycy?
Czynniki, które mogą pogarszać objawy łuszczycy, to nie tylko elementy środowiskowe, ale także nasze codzienne nawyki. Stres odgrywa szczególnie istotną rolę w zaostrzeniu choroby, prowadząc do intensyfikacji stanów zapalnych.
Dodatkowo, różnego rodzaju urazy skóry, takie jak:
- zadrapania,
- oparzenia.
mają zdolność aktywacji symptomów łuszczycy. Zjawisko to jest znane jako objaw Koebnera, ponieważ zmiany pojawiają się dokładnie w miejscach uszkodzeń. Infekcje, zwłaszcza wirusowe i bakteryjne, także mogą przyczynić się do zaostrzenia symptomów. Na przykład, infekcje gardła wywołane przez streptokoki często pogarszają stan osób z tą chorobą.
Co więcej, sposób odżywiania oraz styl życia mają kluczowe znaczenie dla przebiegu łuszczycy. Otyłość i nadmierne picie alkoholu zwiększają ryzyko wystąpienia zaostrzeń, a palenie tytoniu negatywnie wpływa na zdrowie skóry. W związku z tym niezwykle ważne jest, aby:
- zmodyfikować dietę,
- unikać sytuacji stresowych,
- dbać o zdrowy styl życia.
Taki krok pozwala pacjentom poprawić jakość życia i zredukować liczbę zaostrzeń choroby.
Jak leczyć łuszczycę?
Leczenie łuszczycy koncentruje się głównie na łagodzeniu objawów i minimalizowaniu ryzyka nawrotów, ponieważ całkowite wyleczenie tej choroby nie jest obecnie możliwe. Dlatego istotne jest, aby podejść do każdego przypadku w sposób indywidualny. W tym kontekście można zastosować różnorodne metody, takie jak:
- terapie miejscowe – najczęściej stosowane w przypadku łuszczycy plackowatej, polegające na aplikacji maści i kremów zawierających kortykosteroidy, które zmniejszają stan zapalny oraz ograniczają łuszczenie się skóry,
- preparaty z witaminą D3 – takie jak kalcyfarmol, wspierają proces keratynizacji naskórka i przyspieszają gojenie zmian skórnych,
- fototerapia – polegająca na naświetlaniu skóry promieniowaniem UVB, co działa na zwalczanie nadmiernego wzrostu komórek oraz ma właściwości przeciwzapalne,
- terapie biologiczne – zarezerwowane dla osób z umiarkowanym lub ciężkim przebiegiem łuszczycy, wykorzystujące leki blokujące konkretne cytokiny, co wpływa na układ immunologiczny i pozwala na widoczną poprawę stanu skóry po dłuższym leczeniu,
- leki immunosupresyjne – takie jak metotreksat czy cyklosporyna, efektywnie kontrolujące stan zapalny w organizmie.
Struktura tych terapii ma na celu nie tylko zmniejszenie objawów, ale i zapobieganie ich nawrotom. Ważne jest również uświadomienie sobie, że oprócz leczenia objawowego, kluczowe jest dbanie o zdrową dietę i aktywny tryb życia, które wspierają proces zdrowienia. Regularne wizyty u dermatologa oraz ocena postępów w leczeniu pozwalają na dostosowanie terapii do specyficznych potrzeb pacjenta.
Jakie leki stosuje się w leczeniu łuszczycy?
W terapii łuszczycy wykorzystuje się różnorodne grupy leków, które mogą działać zarówno miejscowo, jak i ogólnie. Decyzja dotycząca wyboru specyfiku opiera się na stopniu zaawansowania choroby. Preparaty miejscowe, takie jak:
- glikokortykosteroidy, które skutecznie łagodzą stany zapalne i świąd, przynosząc ulgę pacjentom,
- analogi witaminy D3, na przykład kalcytriol, wspierające proces keratynizacji naskórka, co przyczynia się do zmniejszenia łusek,
- preparaty keratolityczne z kwasem salicylowym, pomagające w usuwaniu martwych komórek naskórka, co poprawia działanie innych terapii,
- pochodne węgla kamiennego, takie jak dziegieć, wykazujące działanie przeciwzapalne i łagodzące swędzenie.
W bardziej zaawansowanych przypadkach, czyli przy łuszczycy umiarkowanej i ciężkiej, stosuje się leki ogólne, do których należą:
- metotreksat, znany jako inhibitor podziału komórek, mający zdolność modyfikowania przebiegu choroby,
- cyklosporyna A, działająca hamująco na układ odpornościowy, co jest kluczowe w terapii autoimmunologicznej łuszczycy,
- nowoczesne terapie biologiczne bazujące na inhibitorach TNF, które specyficznie celują w cytokiny, redukując procesy zapalne w organizmie.
Te leki są zazwyczaj zarezerwowane dla osób z ciężką postacią choroby, które nie reagują na tradycyjne metody leczenia. Najważniejsze w skutecznym podejściu do leczenia łuszczycy jest dostosowanie terapii do indywidualnych potrzeb pacjenta oraz specyfiki jej przebiegu.
Jakie leki działają miejscowo w leczeniu łuszczycy?
Leczenie łuszczycy w dużej mierze opiera się na stosowaniu leków miejscowych, które są nieocenione, zwłaszcza w łagodnych oraz umiarkowanych przypadkach tej choroby. Do najczęściej używanych preparatów należą:
- glikokortykosteroidy, które skutecznie zmniejszają stan zapalny oraz przynoszą ulgę w przypadku swędzenia skóry,
- analogii witaminy D3, takie jak kalcytriol, które oddziałują na proces keratynizacji naskórka, sprzyjając redukcji łusek i poprawie kondycji skóry,
- pochodne węgla kamiennego, takie jak dziegieć, które mają działanie przeciwzapalne oraz pomagają w łagodzeniu uczucia swędzenia,
- preparaty keratolityczne, w tym maści salicylowej oraz mocznika, które skutecznie usuwają martwe komórki naskórka i wspierają działanie innych leków.
Dzięki regularnemu stosowaniu tych produktów, pacjenci mogą lepiej radzić sobie z objawami, co znacząco podnosi komfort ich życia.
Co to jest fototerapia i jak działa w leczeniu łuszczycy?
Fototerapia to skuteczna metoda, która pomaga w walce z łuszczycą. Proces ten polega na naświetlaniu skóry promieniami ultrafioletowymi, takimi jak UVB i UVA. Światło to skutecznie spowalnia nadmierny wzrost komórek naskórka, co ma kluczowe znaczenie w kontekście tej choroby.
Najczęściej stosowane jest naświetlanie UVB, wyróżniające się efektywnością w łagodzeniu stanów zapalnych oraz w redukcji łuszczenia się skóry. Fototerapia może być realizowana jako samodzielna forma terapii lub w zestawieniu z lekami, co określamy mianem fotochemoterapii. To połączenie działania światła z substancjami chemicznymi przynosi często lepsze wyniki.
Warto również wspomnieć o naturalnym opalaniu, które może stanowić alternatywę, ale należy przy tym zachować dużą ostrożność, by uniknąć uszkodzenia skóry. Badania potwierdzają, że regularne naświetlanie znacząco poprawia kondycję skóry u osób cierpiących na łuszczycę, a ich objawy stają się mniej uciążliwe.
Fototerapia wpływa na biosygnalizację, co prowadzi do korzystnych zmian biochemicznych w skórze. To podejście bywa szczególnie pomocne dla pacjentów, którzy nie odczuli poprawy po innych metodach leczenia. Jednakże decyzja o wprowadzeniu fototerapii do planu terapeutycznego zawsze powinna być podejmowana przez wykwalifikowanego dermatologa.
Jakie są nowoczesne terapie biologiczne w leczeniu łuszczycy?
Nowoczesne terapie biologiczne odgrywają istotną rolę w skutecznym leczeniu łuszczycy, zwłaszcza w jej umiarkowanych i ciężkich postaciach. Ich głównym celem jest modyfikacja patologicznych mechanizmów poprzez wpływ na układ odpornościowy. W tej dziedzinie szeroko stosowane są leki biologiczne, które oddziałują na cytokiny – białka odpowiedzialne za reakcje zapalne. Wśród popularnych preparatów wyróżniają się:
- inhibitory TNF, takie jak etanercept, infliksymab i adalimumab,
- inhibitory IL-17,
- inhibitory IL-23,
- leki takie jak brodalumab i guselkumab.
Te leki skutecznie redukują stan zapalny oraz poprawiają zdrowie skóry. Badania wykazują, że terapie te mogą prowadzić do znacznej redukcji objawów łuszczycy, a także do osiągnięcia długotrwałej remisji. Dodatkowo, inhibitory IL-17 i IL-23 oddziałują na inne cytokiny szkodliwe dla organizmu. Leki takie jak brodalumab i guselkumab udowodniły swoją skuteczność jako nowa grupa terapii, blokując sygnały prowadzące do nadmiernej proliferacji komórek naskórka oraz stanów zapalnych. Warto jednak pamiętać, że stosowanie terapii biologicznych wymaga starannego dobrania pacjentów oraz systematycznego monitorowania ich stanu zdrowia oraz potencjalnych skutków ubocznych. Terapie te mają zastosowanie głównie w przypadkach, gdy inne metody leczenia, jak leki miejscowe czy fototerapia, nie przynoszą oczekiwanych efektów. Nowoczesne opcje terapeutyczne rewolucjonizują podejście do łuszczycy, dając pacjentom nadzieję na znaczną poprawę jakości życia.
Jakie są skutki uboczne leczenia łuszczycy?
Skutki uboczne leczenia łuszczycy mogą różnić się w zależności od zastosowanej metody terapeutycznej. Przykładowo, popularne w terapii tej choroby glikokortykosteroidy stosowane miejscowo mogą prowadzić do niepożądanych efektów, takich jak:
- ślińczenie skóry,
- pojawienie się rozstępów,
- wyższe ryzyko wystąpienia trądziku różowatego.
Z drugiej strony, ogólne leki, do których należą: metotreksat oraz cyklosporyna A, mogą powodować poważniejsze problemy zdrowotne. Metotreksat, który hamuje podział komórek, niesie ze sobą ryzyko:
- uszkodzenia wątroby,
- objawów ze strony układu pokarmowego, takich jak nudności i wymioty.
Z kolei cyklosporyna A, działająca jako lek immunosupresyjny, może zwiększać:
- podatność na infekcje,
- ryzyko uszkodzeń nerek.
Mimo że terapie biologiczne oferują nowoczesne podejście i dużą skuteczność, również mają swoje wady. Wśród potencjalnych skutków występują:
- infekcje,
- reakcje alergiczne,
- ryzyko reakcji anafilaktycznej, szczególnie u osób z wcześniejszymi alergiami.
Podobny charakter zagrożeń towarzyszy pacjentom korzystającym z fototerapii. Chociaż ta metoda skutecznie łagodzi objawy łuszczycy, zbyt intensywne naświetlanie może zwiększać ryzyko rozwoju nowotworów skóry. Dlatego ważne jest, aby decyzję o wyborze metody leczenia podejmować wspólnie z dermatologiem, mając pełną świadomość wszystkich możliwych skutków ubocznych.
Jakie znaczenie ma dieta w leczeniu łuszczycy?

Dieta odgrywa kluczową rolę w terapii łuszczycy, oddziałując na stany zapalne w ciele. Warto skupić się na żywieniu, które ma działanie przeciwzapalne, bogatym w kwasy omega-3 oraz witaminę D. Te składniki odżywcze przyczyniają się do zmniejszenia objawów i poprawy ogólnego stanu zdrowia pacjentów.
Badania wskazują, że suplementacja kwasami omega-3, obecnymi w rybach, takich jak:
- łosoś,
- sardynki.
Przynosi korzystne efekty w redukcji stanów zapalnych. Niedobór witaminy D, występującej w:
- nabiale,
- jajkach,
- tłustych rybach,
może prowadzić do nasilenia objawów choroby. Istotne jest także unikanie alkoholu oraz wysoko przetworzonych produktów, ponieważ mogą one wpływać niekorzystnie na przebieg łuszczycy.
Osoby, które stosują dietę śródziemnomorską, często dostrzegają poprawę w swoich symptomach. Dieta ta obfituje w zdrowe tłuszcze oraz świeże owoce i warzywa, co sprzyja zdrowiu organizmu. Odpowiednie odżywianie ma wpływ nie tylko na kondycję skóry, ale także na ogólne funkcjonowanie ciała, co podkreśla, jak istotne jest podejście dietetyczne w leczeniu łuszczycy.
Jakie są metody profilaktyki łuszczycy?
Profilaktyka łuszczycy koncentruje się na minimalizowaniu ryzykownych czynników, które mogą pogarszać objawy tej choroby. Do najważniejszych metod należy:
- unikanie stresu,
- redukcja urazów skóry, takich jak zadrapania czy oparzenia,
- stosowanie emolientów, które nawilżają skórę i chronią ją przed szkodliwymi czynnikami zewnętrznymi,
- rezygnacja z palenia tytoniu oraz nadmiernego spożywania alkoholu.
Odpowiednia pielęgnacja, polegająca na systematycznym nawilżaniu i ochronie przed urazami, przyczynia się do łagodzenia objawów. Co więcej, zdrowy styl życia jest kluczowy w zapobieganiu łuszczycy. Regularna aktywność fizyczna i zrównoważona dieta pełna składników o działaniu przeciwzapalnym, mogą znacząco wspierać walkę z objawami choroby.
Czy łuszczycę można całkowicie wyleczyć?

Łuszczyca to schorzenie, które wciąż pozostaje nieuleczalne. W związku z tym terapia koncentruje się głównie na łagodzeniu objawów oraz zapobieganiu ich nawrotom. Osoby dotknięte tym problemem powinny korzystać z różnorodnych metod leczenia, takich jak:
- preparaty stosowane miejscowo,
- terapia światłem,
- nowoczesne terapie biologiczne.
Te innowacyjne terapie biotechnologiczne oraz komórkowe mogą znacząco poprawić życie osób z umiarkowanymi i ciężkimi postaciami choroby, modyfikując jej patofizjologiczne aspekty. Choć zdarza się, że te metody prowadzą do dłuższej remisji, wciąż nie można mówić o całkowitym wyleczeniu. Dlatego regularne monitorowanie symptomów i dostosowywanie terapii do indywidualnych potrzeb organizmu jest kluczowe. Zgłębianie mechanizmów łuszczycy oraz właściwe leczenie umożliwiają pacjentom prowadzenie komfortowego życia, pomimo przewlekłego charakteru tej dolegliwości. Należy również pamiętać, że każdy przypadek jest unikalny, co sprawia, że efektywność terapii może różnić się w poszczególnych sytuacjach.
Jakie są rolę stresu i urazów w łuszczycy?
Stres oraz urazy odgrywają kluczową rolę w nasileniu objawów łuszczycy. Kiedy doświadczamy stresujących sytuacji, nasz organizm generuje hormony, które mogą zaostrzać stany zapalne w skórze. Taki proces negatywnie wpływa na regenerację naskórka i ogólne samopoczucie osób z tą chorobą. Badania wykazują, iż pacjenci z łuszczycą często zauważają pogorszenie stanu zdrowia w emocjonalnie intensywnych momentach. Urazy skóry, jak zadrapania czy oparzenia, mogą zaś prowadzić do pojawienia się nowych zmian chorobowych, co określane jest jako objaw Koebnera, polegający na występowaniu zmian w miejscach uszkodzeń.
Właśnie dlatego kluczowe jest unikanie urazów oraz odpowiednia pielęgnacja skóry, jako element zapobiegania łuszczycy. W skutecznym zarządzaniu tą chorobą istotne staje się opanowanie stresu oraz chronienie skóry. Techniki relaksacyjne, takie jak:
- medytacja,
- regularna aktywność fizyczna.
mogą przyczynić się do poprawy stanu psychicznego pacjentów, co z kolei przekłada się na lepszą jakość życia. Dodatkowo, dbałość o skórę, która obejmuje:
- nawilżanie,
- stosowanie emolientów,
- tworzenie ochronnej bariery,
- ograniczanie ryzyka urazów.
Z tego względu zarówno stres, jak i urazy mają znaczący wpływ na rozwój łuszczycy, a ich kontrola jest niezbędna dla efektywnego radzenia sobie z tą chorobą oraz codziennym funkcjonowaniem pacjentów.